Liszaj płaski to przewlekła choroba skóry i błon śluzowych, która może znacząco wpływać na komfort życia. Ten artykuł dostarczy kompleksowych informacji na temat dostępnych metod leczenia od profesjonalnych terapii farmakologicznych po skuteczne domowe sposoby, aby pomóc Ci zrozumieć, jak skutecznie radzić sobie z jego objawami i poprawić jakość życia.
Kluczowe informacje o leczeniu liszaja płaskiego i łagodzeniu jego objawów
- Liszaj płaski to niezakaźna, przewlekła choroba zapalna skóry i błon śluzowych.
- Leczenie ma na celu złagodzenie objawów i jest dostosowywane do lokalizacji oraz nasilenia zmian.
- Terapia obejmuje maści glikokortykosteroidowe, leki doustne (np. kortykosteroidy, retinoidy) oraz fototerapię.
- Domowe sposoby, takie jak okłady czy specjalna dieta, mogą wspomagać leczenie i łagodzić świąd.
- Zmiany skórne często ustępują samoistnie, ale postać śluzówkowa bywa bardziej przewlekła.
- Konieczna jest konsultacja z dermatologiem w celu postawienia diagnozy i ustalenia planu leczenia.
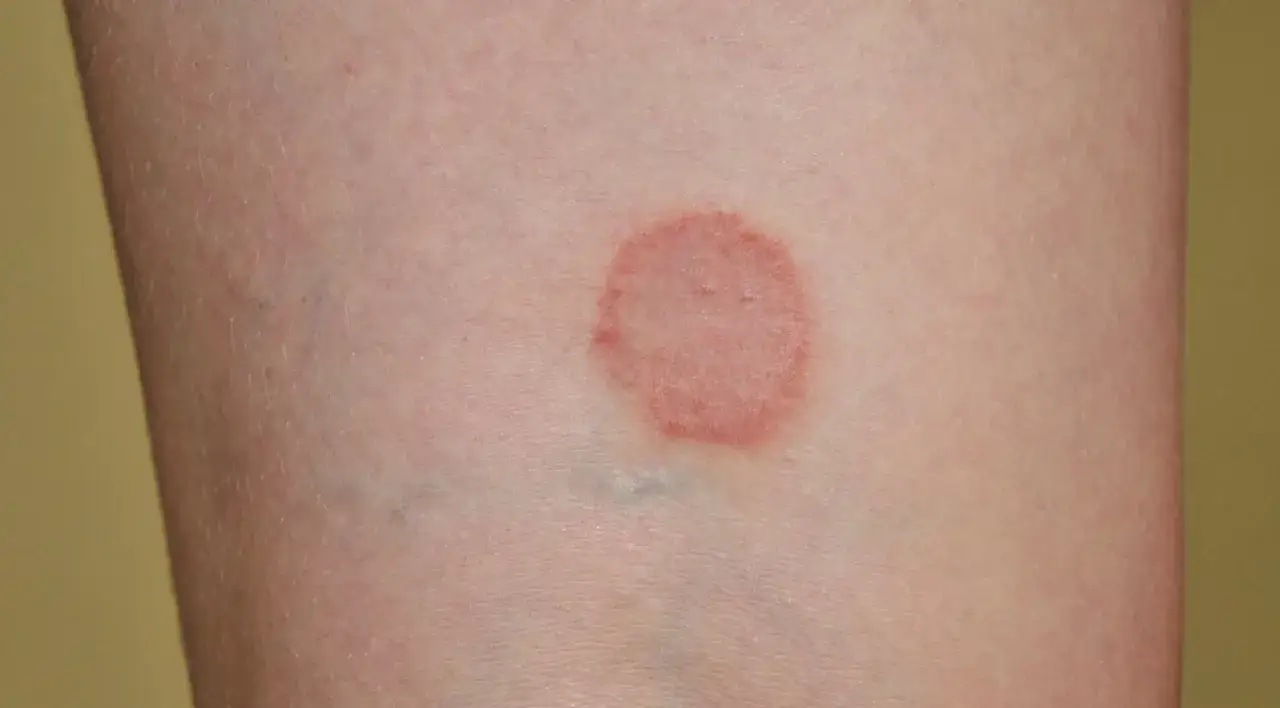
Liszaj płaski – czym jest i dlaczego nie wolno go ignorować
Liszaj płaski to przewlekła, niezakaźna choroba zapalna skóry i błon śluzowych, która najprawdopodobniej ma podłoże autoimmunologiczne. Dokładne przyczyny jej powstawania nie są w pełni poznane, ale do czynników ryzyka zalicza się stres, uwarunkowania genetyczne, zakażenie wirusem zapalenia wątroby typu C (WZW C) oraz reakcje na niektóre leki. Choroba dotyka około 1-2% populacji, głównie osoby dorosłe w wieku 30-60 lat. Typowe objawy to sinofioletowe, płaskie, błyszczące grudki o średnicy kilku milimetrów, którym często towarzyszy silny świąd. Na ich powierzchni można zaobserwować białą siateczkę (tzw. siateczka Wickhama). Zmiany najczęściej lokalizują się na skórze w okolicach nadgarstków, kostek i dolnej części pleców.
Rozszyfrowanie choroby: proste wyjaśnienie złożonego problemu
W praktyce oznacza to, że nasz układ odpornościowy, zamiast bronić organizm przed zagrożeniami zewnętrznymi, atakuje własne komórki skóry i błon śluzowych. Choć dokładne mechanizmy nie są w pełni jasne, wiemy, że pewne czynniki mogą zwiększać ryzyko zachorowania. Mowa tu o przewlekłym stresie, który osłabia nasze zdolności obronne, predyspozycjach genetycznych, które mogą dziedziczyć po rodzicach, a także o infekcji wirusem zapalenia wątroby typu C (WZW C) czy reakcjach alergicznych na niektóre przyjmowane leki. Choroba ta dotyka stosunkowo niewielką część populacji szacuje się, że jest to od 1 do 2 procent wszystkich ludzi, a najczęściej obserwuje się ją u osób między 30. a 60. rokiem życia.
Czy liszaj płaski jest zaraźliwy? Rozwiewamy najczęstsze mity
To bardzo ważne, aby od razu rozwiać wszelkie wątpliwości: liszaj płaski nie jest chorobą zakaźną. Nie można się nim zarazić poprzez kontakt z osobą chorą, dotyk czy wspólne korzystanie z przedmiotów. Ta informacja jest kluczowa, aby pacjenci mogli czuć się swobodnie w swoim otoczeniu i aby ich bliscy nie obawiali się kontaktu. Brak ryzyka zakażenia oznacza, że choroba dotyczy wyłącznie organizmu danej osoby i nie stanowi zagrożenia dla jej rodziny czy przyjaciół.
Gdzie najczęściej atakuje? Typowe lokalizacje zmian na ciele
Choć liszaj płaski może pojawić się niemal wszędzie, istnieją miejsca, gdzie zmiany są obserwowane najczęściej. Na skórze klasycznie lokalizują się one na wewnętrznej stronie nadgarstków, na kostkach oraz na dolnej części pleców. Jednak spektrum jego działania jest znacznie szersze. Może on atakować również błony śluzowe, takie jak jama ustna, a także paznokcie, owłosioną skórę głowy, a nawet narządy płciowe. Każda z tych lokalizacji ma swoje specyficzne objawy i wymaga nieco innego podejścia terapeutycznego, co omówimy w dalszej części artykułu.
Od podejrzenia do diagnozy – jak lekarz rozpoznaje liszaj płaski
Postawienie trafnej diagnozy liszaja płaskiego to pierwszy i kluczowy krok do skutecznego leczenia. Proces ten zazwyczaj nie jest skomplikowany, ale wymaga uwagi i doświadczenia lekarza specjalisty. Od momentu pojawienia się pierwszych niepokojących objawów, do ustalenia właściwego planu terapeutycznego, droga jest jasno określona.
Twoja pierwsza wizyta u dermatologa: czego się spodziewać
Gdy zauważysz u siebie zmiany skórne, które budzą Twój niepokój, pierwszym krokiem powinna być wizyta u dermatologa. Podczas konsultacji lekarz przeprowadzi szczegółowy wywiad medyczny. Zapyta o charakter objawów kiedy się pojawiły, jak ewoluowały, czy towarzyszy im świąd lub ból. Ważne są również informacje o Twoim ogólnym stanie zdrowia, chorobach przewlekłych, przyjmowanych lekach i ewentualnych alergiach. Następnie przeprowadzone zostanie badanie fizykalne, podczas którego lekarz dokładnie obejrzy zmiany skórne i błony śluzowe. Szczera i otwarta komunikacja z lekarzem jest w tym momencie niezwykle ważna, aby nic istotnego nie umknęło jego uwadze.
Kluczowe objawy, na które zwróci uwagę specjalista (siateczka Wickhama)
Dermatolog podczas badania skupi się na kilku charakterystycznych cechach liszaja płaskiego. Najbardziej typowe są sinofioletowe, płaskie, błyszczące grudki, które często są bardzo swędzące. Jednak tym, co stanowi jeden z najbardziej rozpoznawalnych znaków tej choroby, jest tzw. siateczka Wickhama. Jest to delikatna, biała lub szarawa siateczka widoczna na powierzchni grudek, która powstaje w wyniku zmian w naskórku. Jej obecność jest silnym wskazaniem do diagnozy liszaja płaskiego, choć nie zawsze jest ona łatwo dostrzegalna.
Czy konieczna jest biopsja? Kiedy lekarz zleca dodatkowe badania
W większości przypadków diagnoza liszaja płaskiego opiera się na obrazie klinicznym, czyli tym, co lekarz zobaczy podczas badania i co usłyszy od pacjenta. Jednak w sytuacjach, gdy zmiany są nietypowe, niejednoznaczne lub gdy istnieje podejrzenie innych schorzeń, lekarz może zlecić dodatkowe badania. Najczęściej jest to biopsja skóry, czyli pobranie niewielkiego fragmentu zmienionej tkanki do badania histopatologicznego pod mikroskopem. Pozwala to na dokładne potwierdzenie diagnozy i wykluczenie innych chorób. W zależności od podejrzeń, lekarz może również zlecić badania krwi, na przykład w kierunku WZW C, jeśli istnieje taka wskazanie.
Jak wyleczyć liszaj płaski? Przewodnik po profesjonalnych metodach leczenia
Leczenie liszaja płaskiego to proces, który wymaga cierpliwości i ścisłej współpracy z lekarzem. Ponieważ choroba ma charakter przewlekły i często podłoże autoimmunologiczne, głównym celem terapii jest łagodzenie objawów, takich jak uciążliwy świąd i stan zapalny, oraz zapobieganie powstawaniu nowych zmian. Wiele zależy od lokalizacji i rozległości zmian, dlatego podejście terapeutyczne jest zawsze indywidualnie dopasowywane do pacjenta.
Terapia miejscowa: maści i kremy, które przynoszą ulgę
W przypadku łagodniejszych zmian skórnych lub jako pierwszy krok w leczeniu, dermatolodzy często przepisują silnie działające maści i kremy glikokortykosteroidowe. Leki te mają silne działanie przeciwzapalne i przeciwświądowe, co przynosi szybką ulgę. W niektórych przypadkach stosuje się również inhibitory kalcyneuryny, które działają podobnie, ale nie należą do sterydów. W aptekach dostępne są również bez recepty kremy zawierające hydrokortyzon. Należy jednak pamiętać, że mają one znacznie słabsze działanie i są przeznaczone głównie do łagodzenia objawów w mniej nasilonych przypadkach lub jako uzupełnienie silniejszej terapii zaleconej przez lekarza.
Leki na receptę: kiedy kortykosteroidy i retinoidy stają się koniecznością
Gdy zmiany skórne są rozległe, bardzo nasilone lub nie reagują na leczenie miejscowe, lekarz może zdecydować o włączeniu terapii ogólnej, czyli leków przyjmowanych doustnie. Kortykosteroidy przyjmowane w formie tabletek są bardzo skuteczne w szybkim opanowaniu stanu zapalnego i świądu, jednak ich długotrwałe stosowanie wiąże się z ryzykiem działań niepożądanych, dlatego zazwyczaj stosuje się je krótkoterminowo. Inną grupą leków, które mogą być pomocne, są retinoidy, takie jak acytretyna. Działają one na procesy różnicowania komórek naskórka i mogą być skuteczne w leczeniu opornych postaci choroby. Oba rodzaje leków są dostępne wyłącznie na receptę i wymagają ścisłej kontroli lekarskiej ze względu na potencjalne skutki uboczne.
Leczenie ogólnoustrojowe: tabletki w walce z zaawansowaną postacią choroby
W najbardziej zaawansowanych lub opornych na standardowe leczenie przypadkach liszaja płaskiego, lekarz może rozważyć zastosowanie leków immunosupresyjnych. Leki te działają poprzez osłabienie aktywności układu odpornościowego, co może być pomocne w chorobach o podłożu autoimmunologicznym. Do przykładów takich leków należą między innymi metotreksat czy cyklosporyna. Decyzja o włączeniu takiej terapii jest zawsze podejmowana przez lekarza specjalistę po dokładnej ocenie stanu pacjenta i potencjalnych korzyści oraz ryzyka związanego z leczeniem.
Fototerapia (naświetlania) – światło w służbie zdrowej skóry
Fototerapia, czyli leczenie za pomocą światła, może być skuteczną metodą w walce ze zmianami skórnymi liszaja płaskiego. Najczęściej stosuje się naświetlania promieniami ultrafioletowymi typu B (UVB), często w wąskim paśmie (tzw. narrow band UVB). Terapia ta polega na kontrolowanym naświetlaniu skóry w specjalistycznym gabinecie dermatologicznym. Światło UVB ma działanie przeciwzapalne i może pomóc w redukcji zmian skórnych oraz złagodzeniu świądu. Fototerapia jest zazwyczaj zalecana w przypadkach, gdy zmiany są rozległe, ale nie obejmują błon śluzowych, lub jako uzupełnienie innych metod leczenia.
Domowe sposoby na liszaj płaski – co możesz zrobić sam, by złagodzić objawy
Choć profesjonalne leczenie jest kluczowe, wiele osób poszukuje sposobów na złagodzenie uciążliwych objawów liszaja płaskiego w domowym zaciszu. Istnieje szereg naturalnych metod, które mogą przynieść ulgę, zwłaszcza w przypadku silnego świądu, i które warto stosować jako wsparcie dla terapii zaleconej przez lekarza. Pamiętaj jednak, że domowe sposoby nie zastąpią konsultacji medycznej i profesjonalnej diagnozy.
Naturalne metody łagodzenia świądu: okłady, kąpiele i sprawdzone zioła
Silny świąd jest jednym z najbardziej dokuczliwych objawów liszaja płaskiego. Aby sobie z nim poradzić, można zastosować kilka prostych, naturalnych metod. Chłodne okłady na swędzące miejsca przynoszą natychmiastową ulgę i zmniejszają stan zapalny. Pomocne mogą być również kąpiele w letniej wodzie z dodatkiem mączki owsianej lub specjalnych preparatów do kąpieli łagodzących. Warto też wypróbować płukanki z siemienia lnianego, które tworzą na skórze ochronny, kojący film. Niektórzy pacjenci odczuwają ulgę po stosowaniu okładów z naparów ziołowych o działaniu przeciwzapalnym, na przykład z rumianku czy nagietka, jednak zawsze warto skonsultować użycie ziół z lekarzem lub farmaceutą.
Maści na liszaj płaski bez recepty: co znajdziesz w aptece i czy warto
W aptekach dostępnych jest wiele preparatów bez recepty, które mogą pomóc w łagodzeniu objawów liszaja płaskiego. Jak już wspominałam, kremy z hydrokortyzonem są popularnym wyborem w przypadku łagodnego świądu i stanów zapalnych. Mają one działanie przeciwzapalne i przeciwświądowe, ale ich moc jest ograniczona. Warto po nie sięgnąć, gdy objawy są łagodne lub jako uzupełnienie silniejszej terapii zaleconej przez lekarza. Należy jednak pamiętać, aby nie stosować ich długotrwale bez konsultacji, a w przypadku nasilonych zmian lub braku poprawy, konieczna jest wizyta u dermatologa, który dobierze odpowiednie leczenie.
Rola diety w leczeniu: czego unikać, a co włączyć do jadłospisu
Dieta odgrywa szczególną rolę, zwłaszcza gdy liszaj płaski atakuje jamę ustną. W takim przypadku kluczowe jest unikanie pokarmów, które mogą podrażniać delikatną śluzówkę i nasilać ból. Należy zatem ograniczyć spożycie potraw ostrych, kwaśnych, gorących oraz alkoholu. Zamiast tego, warto włączyć do jadłospisu produkty łagodne, łatwostrawne i bogate w witaminy, które wspomagają regenerację tkanek. Dobrym wyborem będą gotowane warzywa, delikatne zupy, kasze, ryż, pieczone ryby i chude mięso. Odpowiednie nawodnienie organizmu jest również bardzo ważne.
Stres jako cichy wróg: techniki relaksacyjne wspierające leczenie
Jak już wspomniałam, stres jest jednym z czynników, które mogą wywoływać lub zaostrzać objawy liszaja płaskiego. Dlatego tak ważne jest, aby nauczyć się efektywnie zarządzać stresem. Włączenie do codziennej rutyny technik relaksacyjnych może znacząco wspomóc proces leczenia i poprawić ogólne samopoczucie. Pomocne mogą być praktyki takie jak medytacja, joga, ćwiczenia oddechowe, czy po prostu regularny odpoczynek i aktywność fizyczna dostosowana do możliwości organizmu. Znalezienie sposobów na redukcję napięcia psychicznego jest równie istotne, jak stosowanie zaleconych przez lekarza preparatów.
Leczenie specjalnych odmian liszaja – trudne przypadki pod lupą
Liszaj płaski to choroba o wielu obliczach. Choć zmiany skórne są najczęściej rozpoznawalne, liszaj może atakować również inne, bardziej wrażliwe obszary ciała. Leczenie tych specyficznych odmian bywa bardziej skomplikowane i wymaga szczególnej uwagi, ponieważ mogą one prowadzić do poważniejszych konsekwencji zdrowotnych.
Liszaj płaski w jamie ustnej: jak dbać o higienę i co jeść, by uniknąć bólu
Zmiany w jamie ustnej to najczęstsza manifestacja liszaja płaskiego, dotykająca nawet 50-75% chorych. Mogą przybierać formę białej, koronkowej siateczki na wewnętrznej stronie policzków, ale także bolesnych nadżerek i owrzodzeń, które znacząco utrudniają jedzenie i mówienie. Jest to forma, która, choć rzadko, wiąże się z niewielkim ryzykiem transformacji nowotworowej, dlatego wymaga stałego monitorowania. Kluczowe jest utrzymanie dobrej higieny jamy ustnej, stosując delikatne pasty i płukanki. Dieta powinna być łagodna unikamy potraw ostrych, kwaśnych, gorących, a także alkoholu i papierosów, które dodatkowo podrażniają śluzówkę. W leczeniu stosuje się miejscowe preparaty sterydowe, a w cięższych przypadkach leki ogólne.
Gdy choroba atakuje paznokcie: jak uratować płytkę przed zniszczeniem
Zmiany paznokciowe, choć występują rzadziej (około 10% pacjentów), mogą być bardzo destrukcyjne. Liszaj płaski paznokci może prowadzić do ich pogrubienia, przebarwienia, pękania, a nawet całkowitego zniszczenia płytki paznokciowej. W skrajnych przypadkach może dojść do trwałego uszkodzenia macierzy paznokcia, co uniemożliwi prawidłowy wzrost. Leczenie tej postaci jest trudne i często długotrwałe. Stosuje się miejscowe kortykosteroidy, a w ciężkich przypadkach leki doustne. Ważna jest również odpowiednia pielęgnacja paznokci unikanie urazów, stosowanie nawilżających preparatów i delikatne piłowanie.
Liszaj na owłosionej skórze głowy – jak walczyć z ryzykiem wyłysienia
Liszaj płaski owłosionej skóry głowy, znany również jako lichen planopilaris, jest szczególnie niebezpieczną postacią choroby, ponieważ może prowadzić do bliznowacenia mieszków włosowych. W efekcie, w miejscach objętych stanem zapalnym, dochodzi do trwałego wyłysienia. Leczenie jest zazwyczaj agresywne i ma na celu jak najszybsze opanowanie stanu zapalnego, aby zapobiec nieodwracalnym zmianom. Stosuje się silne leki miejscowe, doustne kortykosteroidy, a czasem również leki immunosupresyjne. Wczesna diagnoza i szybkie wdrożenie terapii są kluczowe dla ochrony włosów i zapobiegania trwałemu wyłysieniu.
Życie z liszajem płaskim: rokowania i długoterminowe zarządzanie chorobą
Liszaj płaski to choroba, która może znacząco wpłynąć na jakość życia, ale ważne jest, aby pamiętać, że istnieją skuteczne sposoby radzenia sobie z nią. Zrozumienie rokowań, możliwości nawrotów i strategii długoterminowego zarządzania chorobą jest kluczowe dla pacjentów, aby mogli oni żyć pełnią życia pomimo diagnozy.
Czy liszaj płaski może zniknąć na zawsze? Perspektywy i możliwe nawroty
Dobrą wiadomością jest to, że zmiany skórne liszaja płaskiego u wielu pacjentów mogą ustąpić samoistnie. Szacuje się, że nawet do 90% osób doświadcza całkowitego wygojenia zmian w ciągu 1-2 lat od pojawienia się. Jednakże, postać śluzówkowa, szczególnie w jamie ustnej, bywa znacznie bardziej przewlekła i może utrzymywać się przez wiele lat. Ważne jest, aby być świadomym możliwości nawrotów choroby, nawet po długim okresie remisji. Dlatego tak istotne jest regularne monitorowanie stanu zdrowia i szybkie reagowanie na pojawienie się nowych objawów.
Przebarwienia po liszaju – jak sobie z nimi radzić
Po ustąpieniu aktywnych zmian liszajowych, często na skórze pozostają przebarwienia zarówno ciemniejsze (hiperpigmentacja), jak i jaśniejsze (hipopigmentacja). Są to zmiany pozapalne, które zazwyczaj z czasem bledną, ale proces ten może trwać miesiącami, a nawet latami. Aby przyspieszyć proces gojenia i zminimalizować widoczność przebarwień, kluczowe jest ochrona skóry przed słońcem, ponieważ promieniowanie UV może nasilać hiperpigmentację. W przypadku bardzo uporczywych przebarwień, dermatolog może zaproponować zabiegi rozjaśniające, takie jak peelingi chemiczne czy laseroterapia, jednak zawsze po dokładnej ocenie stanu skóry.
Przeczytaj również: Czerniak jamy ustnej objawy – jak je rozpoznać i nie przegapić
Kiedy leczenie nie przynosi efektów? Sygnały, że czas na zmianę terapii
Każdy organizm reaguje na leczenie inaczej. Jeśli po kilku tygodniach lub miesiącach stosowania zaleconych preparatów nie obserwujesz poprawy, a wręcz przeciwnie objawy się nasilają, pojawiają się nowe zmiany lub występują niepokojące działania niepożądane, jest to sygnał, że obecna terapia może być nieskuteczna lub wymaga modyfikacji. Nie należy samodzielnie zmieniać leczenia ani przerywać terapii. W takiej sytuacji konieczna jest ponowna konsultacja z lekarzem. Specjalista oceni Twój stan, przeanalizuje dotychczasowe leczenie i, jeśli zajdzie taka potrzeba, zaproponuje inne metody terapeutyczne lub zmodyfikuje dotychczasowy plan leczenia, aby zapewnić Ci jak najlepsze rezultaty.