Rak płaskonabłonkowy dziąsła to schorzenie, które może budzić wiele obaw, jednak zrozumienie jego natury, przyczyn i dostępnych metod leczenia jest pierwszym krokiem do skutecznej walki z chorobą. Jako doświadczony praktyk, wiem, jak ważne jest dostarczenie rzetelnych i zrozumiałych informacji pacjentom, którzy stają w obliczu takiej diagnozy. Ten artykuł ma na celu przybliżenie Państwu wszystkich kluczowych aspektów związanych z rakiem płaskonabłonkowym dziąsła, od pierwszych objawów po możliwości terapeutyczne i profilaktykę.
Rak płaskonabłonkowy dziąsła – kompleksowy przewodnik po chorobie
- Rak płaskonabłonkowy to najczęstszy nowotwór złośliwy jamy ustnej, stanowiący ponad 90% przypadków.
- Główne czynniki ryzyka to palenie tytoniu, nadmierne spożycie alkoholu oraz zakażenie wirusem HPV.
- Wczesne objawy to niebolesne guzki, owrzodzenia lub białe/czerwone plamy, które nie goją się przez ponad 2 tygodnie.
- Diagnostyka opiera się na badaniu klinicznym, biopsji z badaniem histopatologicznym oraz badaniach obrazowych (TK, MRI).
- Leczenie obejmuje głównie chirurgię, często uzupełnianą radioterapią i/lub chemioterapią.
- Rokowanie zależy od stadium zaawansowania; wczesne wykrycie znacząco zwiększa szanse na wyleczenie.
Czym jest rak płaskonabłonkowy dziąsła i dlaczego wczesna diagnoza jest kluczowa?
Rak płaskonabłonkowy dziąsła to złośliwy nowotwór wywodzący się z komórek nabłonka płaskiego pokrywającego powierzchnię dziąseł. Jest to zdecydowanie najczęstszy typ nowotworu złośliwego w obrębie całej jamy ustnej, odpowiadający za ponad 90% wszystkich przypadków. Sam rak dziąsła stanowi około 10% wszystkich nowotworów jamy ustnej. Wczesne rozpoznanie tej choroby jest absolutnie kluczowe dla powodzenia leczenia i poprawy rokowań. Im wcześniej nowotwór zostanie wykryty, tym mniejszy jest jego rozmiar, mniejsze ryzyko przerzutów do węzłów chłonnych i innych narządów, a co za tym idzie większe szanse na całkowite wyleczenie przy zastosowaniu mniej inwazyjnych metod terapeutycznych.
Rak płaskonabłonkowy – najczęstszy nowotwór jamy ustnej w pigułce
Rak płaskonabłonkowy, znany również jako rak kolczystokomórkowy, to nowotwór złośliwy rozwijający się z komórek nabłonka wielowarstwowego płaskiego. Stanowi on zdecydowaną większość nowotworów złośliwych lokalizujących się w jamie ustnej szacuje się, że odpowiada za ponad 90% wszystkich przypadków. W obrębie jamy ustnej może lokalizować się w różnych miejscach, w tym na języku, dnie jamy ustnej, błonie śluzowej policzków, podniebieniu, a także właśnie na dziąsłach. Nowotwory dziąsła stanowią około 10% wszystkich nowotworów jamy ustnej, co czyni je istotnym problemem klinicznym.
Statystyki w Polsce – kogo najczęściej dotyka ten problem?
W Polsce, podobnie jak w innych krajach rozwiniętych, rak płaskonabłonkowy jamy ustnej najczęściej dotyka osoby w starszym wieku, zazwyczaj po 50. roku życia. Istnieje wyraźna przewaga zachorowań wśród mężczyzn, choć w ostatnich latach obserwuje się niepokojący wzrost liczby zachorowań u kobiet, co może być związane ze zmianami w stylu życia, w tym ze wzrostem odsetka kobiet palących tytoń i spożywających alkohol. Szczególnie narażone są osoby z grupy społeczno-ekonomicznej, które częściej narażone są na działanie czynników ryzyka, takich jak palenie i nadużywanie alkoholu.
Dlaczego każda zmiana na dziąśle utrzymująca się ponad 2 tygodnie wymaga uwagi?
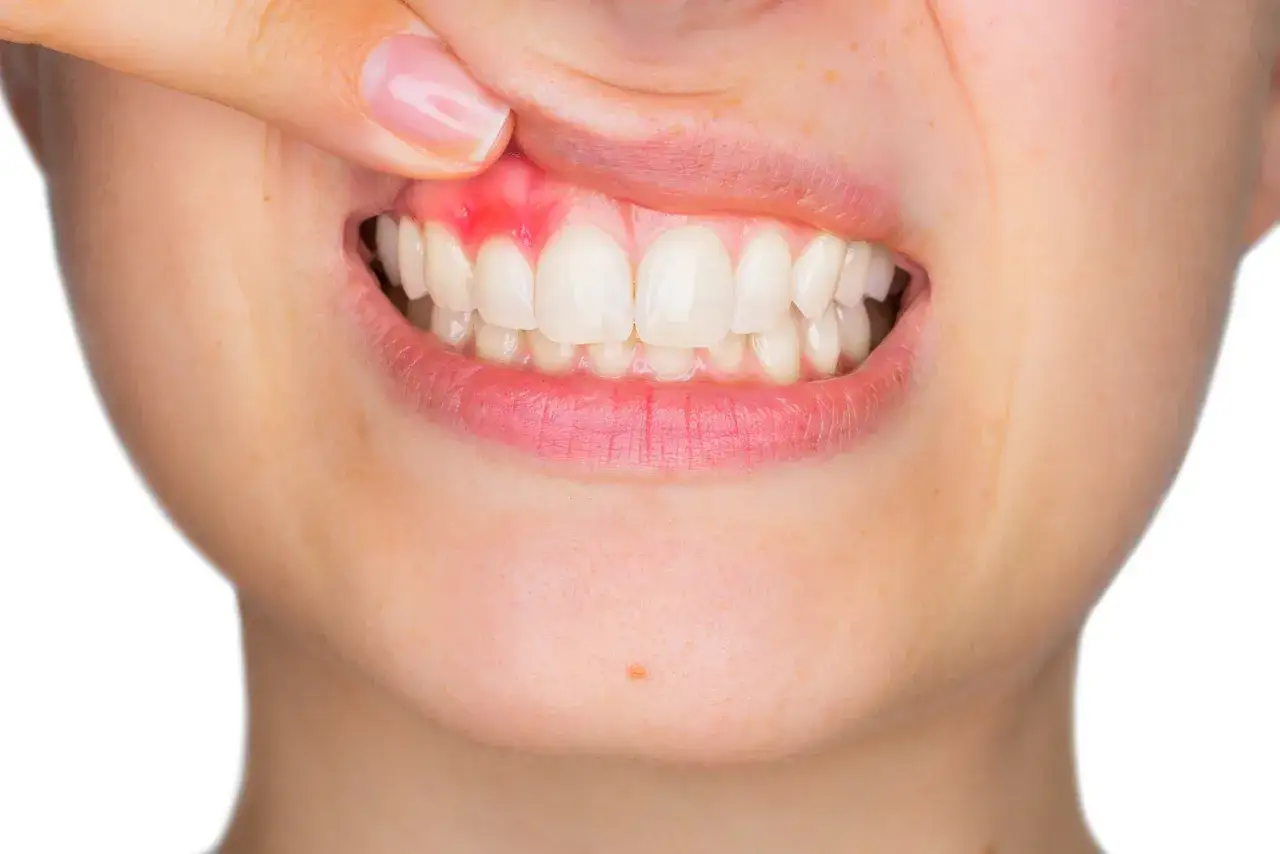
Każda zmiana w jamie ustnej, która nie goi się samoistnie w ciągu dwóch tygodni, powinna być sygnałem alarmowym. Dotyczy to szczególnie zmian zlokalizowanych na dziąśle. Wczesne stadia raka płaskonabłonkowego często manifestują się w sposób niepozorny jako niewielki guzek, biała lub czerwona plamka, albo drobne owrzodzenie. Ponieważ zmiany te mogą być początkowo niebolesne i nie przeszkadzać w codziennym funkcjonowaniu, pacjenci często je bagatelizują lub przypisują innym, mniej groźnym przyczynom, jak np. podrażnienie od protezy czy afty. Jednak właśnie ten czas pierwsze dwa tygodnie jest krytyczny. Długo utrzymująca się zmiana, która nie wykazuje tendencji do gojenia, jest silnym wskazaniem do pilnej konsultacji lekarskiej, najlepiej u stomatologa lub laryngologa, aby wykluczyć lub potwierdzić obecność nowotworu.
Pierwsze sygnały alarmowe – jak rozpoznać objawy raka dziąsła?
Wczesne rozpoznanie raka płaskonabłonkowego dziąsła jest kluczowe dla skutecznego leczenia. Niestety, początkowe objawy często bywają niecharakterystyczne i łatwe do przeoczenia, co opóźnia diagnostykę. Z czasem, gdy choroba postępuje, symptomy stają się bardziej widoczne i niepokojące.
Wczesne i często ignorowane symptomy: guzek, plama, nadżerka
Na początkowym etapie rozwoju raka płaskonabłonkowego dziąsła możemy zaobserwować kilka symptomów, które często są bagatelizowane. Należą do nich: niebolesny guzek lub zgrubienie na dziąśle, które stopniowo rośnie; białawe lub czerwonawe plamy na błonie śluzowej dziąsła (tzw. leukoplakia lub erytroplakia), które mogą być oznaką zmian przedrakowych lub wczesnego raka; a także drobne, niegojące się owrzodzenia lub nadżerki. Te zmiany często nie powodują bólu ani dyskomfortu, przez co pacjenci nie zwracają na nie wystarczającej uwagi, tłumacząc ich obecność np. urazem mechanicznym, niedostateczną higieną lub stanem zapalnym.
Zaawansowane objawy, których nie można przegapić: ból, krwawienie i rozchwianie zębów
Gdy choroba postępuje, pojawiają się bardziej alarmujące objawy. Ból, który początkowo mógł nie występować, staje się coraz bardziej dokuczliwy, często promieniując do ucha lub szczęki. Dziąsło może zacząć krwawić, zwłaszcza podczas szczotkowania zębów lub jedzenia. Zęby w okolicy guza mogą stać się ruchome, a nawet wypadać, co jest wynikiem destrukcji kości szczęki lub żuchwy przez rozrastający się nowotwór. Inne objawy zaawansowanego raka dziąsła to nieprzyjemny zapach z ust (foetor ex ore), trudności w otwieraniu ust, problemy z połykaniem lub żuciem, a także pojawienie się wyczuwalnych, powiększonych węzłów chłonnych na szyi.
Zmiany przypominające aftę lub stan zapalny – kiedy powinny wzbudzić niepokój?
Afty i stany zapalne dziąseł to powszechne dolegliwości, które zazwyczaj ustępują samoistnie w ciągu kilku dni do tygodnia. Kluczową różnicą między typową aftą a potencjalnie nowotworową zmianą jest czas jej utrzymywania się. Jeśli owrzodzenie, zaczerwienienie lub jakakolwiek inna zmiana na dziąśle nie znika po 14 dniach, a wręcz przeciwnie wydaje się powiększać, zmieniać kształt lub konsystencję, należy niezwłocznie skonsultować się z lekarzem. Szczególną uwagę należy zwrócić na zmiany, które są twarde, nieregularne i niebolesne, ponieważ takie cechy mogą sugerować złośliwy charakter.
Powiększone węzły chłonne na szyi jako ważny sygnał choroby
Powiększenie węzłów chłonnych na szyi, zwłaszcza po tej samej stronie, po której znajduje się zmiana w jamie ustnej, jest bardzo ważnym objawem i często świadczy o tym, że nowotwór zaczął dawać przerzuty. Węzły chłonne to część układu odpornościowego, które filtrują płyny ustrojowe i mogą wyłapywać komórki nowotworowe. Pacjent może samodzielnie wyczuć powiększone węzły jako wyczuwalne pod skórą szyi, zazwyczaj twarde i nieprzesuwalne grudki. Ich obecność zawsze wymaga dokładnej diagnostyki i jest istotnym czynnikiem wpływającym na planowanie leczenia oraz rokowanie.
Co zwiększa ryzyko zachorowania? Poznaj główne czynniki ryzyka
Rozwój raka płaskonabłonkowego dziąsła, podobnie jak wielu innych nowotworów, jest procesem wieloczynnikowym. Istnieje szereg czynników, które znacząco zwiększają prawdopodobieństwo zachorowania. Zrozumienie ich roli jest kluczowe dla skutecznej profilaktyki.
Palenie tytoniu i alkohol – zabójczy duet dla Twojej jamy ustnej
Palenie tytoniu jest jednym z najsilniejszych i najlepiej udokumentowanych czynników ryzyka rozwoju raka płaskonabłonkowego jamy ustnej, w tym raka dziąsła. Substancje smoliste i inne toksyny zawarte w dymie tytoniowym uszkadzają DNA komórek nabłonka, prowadząc do mutacji i rozwoju nowotworu. Alkohol, zwłaszcza spożywany w nadmiernych ilościach, działa drażniąco na błonę śluzową i zwiększa przepuszczalność tkanek dla kancerogenów zawartych w dymie tytoniowym. Co istotne, synergistyczne działanie palenia tytoniu i nadużywania alkoholu wielokrotnie zwiększa ryzyko zachorowania w porównaniu do sytuacji, gdy każdy z tych czynników występuje osobno. Jest to tak zwany efekt synergii, który sprawia, że połączenie tych dwóch nałogów jest szczególnie niebezpieczne dla zdrowia jamy ustnej.
Rola wirusa HPV w rozwoju nowotworów głowy i szyi
Wirus brodawczaka ludzkiego (HPV), a konkretnie jego onkogenne typy, takie jak HPV 16 i 18, odgrywają coraz większą rolę w rozwoju nowotworów głowy i szyi, w tym również raka płaskonabłonkowego jamy ustnej. Zakażenie HPV przenoszone jest głównie drogą płciową i może prowadzić do zmian przedrakowych, a następnie do rozwoju nowotworu. W przeciwieństwie do nowotworów związanych z paleniem i alkoholem, nowotwory HPV-zależne częściej występują u młodszych osób, częściej u mężczyzn i mogą mieć nieco inne rokowania. Szczepienia przeciwko HPV są skuteczną metodą profilaktyki pierwotnej tych nowotworów.
Przewlekłe drażnienie i zła higiena – cisi sprzymierzeńcy choroby
Długotrwałe, mechaniczne drażnienie błony śluzowej jamy ustnej może stanowić czynnik sprzyjający rozwojowi raka. Może być ono spowodowane przez źle dopasowane protezy zębowe, ostre krawędzie próchnicowych zębów, czy nawet ciągłe przygryzanie policzka lub wargi. Przewlekłe zapalenie i uszkodzenie tkanki tworzy środowisko, w którym komórki są bardziej podatne na działanie czynników kancerogennych i mutacje. Podobnie, niedostateczna higiena jamy ustnej prowadzi do gromadzenia się płytki nazębnej i bakterii, co może wywoływać przewlekłe stany zapalne dziąseł i przyzębia, a także zwiększać ekspozycję tkanek na szkodliwe substancje.
Stany przedrakowe: leukoplakia i erytroplakia – czym są i jak wyglądają?
Leukoplakia i erytroplakia to zmiany w obrębie błony śluzowej jamy ustnej, które są uważane za stany przedrakowe, co oznacza, że mają potencjał do przekształcenia się w raka płaskonabłonkowego. Leukoplakia objawia się jako biała, często lekko uniesiona plama lub nalot, który nie daje się zeskrobać. Erytroplakia natomiast przybiera postać czerwonej, aksamitnej plamy, która może być cieńsza od otaczającej błony śluzowej. Obie te zmiany często są bezbolesne, dlatego tak ważne jest, aby zwracać uwagę na wszelkie nietypowe przebarwienia czy plamy w jamie ustnej. Wymagają one pilnej diagnostyki i monitorowania przez specjalistę, ponieważ odsetek złośliwości w przypadku erytroplakii jest znacznie wyższy niż w przypadku leukoplakii.
Jak wygląda ścieżka diagnostyczna? Od wizyty u dentysty do ostatecznego rozpoznania
Proces diagnostyczny raka płaskonabłonkowego dziąsła jest wieloetapowy i wymaga zaangażowania różnych specjalistów. Kluczowe jest, aby pacjent nie zwlekał z wizytą u lekarza, gdy tylko zauważy niepokojące zmiany.
Pierwszy krok: rola stomatologa i lekarza rodzinnego we wczesnym wykrywaniu
Pierwszym i często najważniejszym krokiem jest wizyta u stomatologa lub lekarza rodzinnego. Podczas rutynowej kontroli uzębienia lub badania ogólnego stanu zdrowia, lekarz powinien dokładnie zbadać całą jamę ustną, w tym dziąsła, język, policzki i podniebienie. Stomatolog, dzięki swojej wiedzy i doświadczeniu, jest w stanie zauważyć nawet niewielkie, wczesne zmiany, które mogą umknąć uwadze pacjenta. W przypadku podejrzenia nieprawidłowości, lekarz może zlecić dalsze badania lub skierować pacjenta do specjalisty onkologa lub laryngologa.
Biopsja i badanie histopatologiczne – złoty standard w diagnostyce nowotworów
Gdy lekarz zauważy podejrzaną zmianę, kolejnym kluczowym etapem jest pobranie wycinka tkanki do badania histopatologicznego. Jest to tzw. biopsja. Zabieg ten zazwyczaj wykonuje się w znieczuleniu miejscowym i polega na chirurgicznym usunięciu fragmentu zmiany wraz z niewielkim marginesem zdrowej tkanki. Następnie pobrany materiał jest wysyłany do laboratorium patomorfologicznego, gdzie pod mikroskopem oceniany jest przez specjalistę patologa. Badanie histopatologiczne jest "złotym standardem" w diagnostyce nowotworów, ponieważ pozwala z całą pewnością określić, czy zmiana jest łagodna, przedrakowa, czy złośliwa, a także jaki jest jej dokładny typ histologiczny. Na podstawie wyników biopsji lekarz może postawić ostateczną diagnozę.
Tomografia komputerowa (TK) i rezonans magnetyczny (MRI) – po co wykonuje się te badania?
Po potwierdzeniu diagnozy raka płaskonabłonkowego dziąsła, konieczne jest dokładne określenie zaawansowania choroby. W tym celu wykorzystuje się badania obrazowe. Tomografia komputerowa (TK) pozwala ocenić wielkość guza pierwotnego, jego naciekanie na okoliczne tkanki (kości, mięśnie) oraz obecność przerzutów w regionalnych węzłach chłonnych szyi. Rezonans magnetyczny (MRI) jest szczególnie przydatny do oceny naciekania tkanek miękkich i struktur nerwowych. Badania te są niezbędne do zaplanowania optymalnej strategii leczenia, w tym określenia zakresu ewentualnej operacji.
Karta DiLO (szybka ścieżka onkologiczna) – jak przyspieszyć diagnostykę w Polsce?
W Polsce, w celu skrócenia czasu od wystąpienia pierwszych objawów do postawienia diagnozy i rozpoczęcia leczenia, wprowadzono tzw. Kartę Diagnostyki i Leczenia Onkologicznego (DiLO). Jest to dokument, który pacjent otrzymuje od lekarza pierwszego kontaktu lub specjalisty, gdy istnieje podejrzenie choroby nowotworowej. Karta DiLO uprawnia do wykonania niezbędnych badań diagnostycznych w skróconym terminie, często w ramach specjalnych, priorytetowych kolejek. Umożliwia to szybsze skierowanie do odpowiednich specjalistów i placówek medycznych, co jest niezwykle ważne w przypadku nowotworów, gdzie czas odgrywa kluczową rolę.
Nowoczesne metody leczenia raka dziąsła – co oferuje medycyna?
Leczenie raka płaskonabłonkowego dziąsła jest złożone i często wymaga połączenia kilku metod terapeutycznych. Wybór konkretnej strategii zależy od wielu czynników, takich jak stadium zaawansowania choroby, lokalizacja guza, stan ogólny pacjenta oraz obecność ewentualnych przerzutów.
Leczenie chirurgiczne – fundament terapii i jego zakres
Podstawową i najczęściej stosowaną metodą leczenia raka płaskonabłonkowego dziąsła jest chirurgia. Celem zabiegu jest całkowite usunięcie guza pierwotnego wraz z marginesem zdrowych tkanek, aby zminimalizować ryzyko nawrotu choroby. Zakres operacji zależy od wielkości i stopnia zaawansowania guza. W przypadku niewielkich zmian wystarczające może być usunięcie samego guza. Jednak często konieczne jest wykonanie bardziej rozległej resekcji, która może obejmować usunięcie części kości szczęki lub żuchwy, a także okolicznych tkanek miękkich. Bardzo ważnym elementem leczenia chirurgicznego jest tzw. limfadenektomia, czyli usunięcie regionalnych węzłów chłonnych szyi, które mogą zawierać komórki nowotworowe. Zabieg ten ma na celu zapobieganie dalszemu rozprzestrzenianiu się choroby.
Radioterapia (naświetlanie) jako leczenie uzupełniające lub samodzielne
Radioterapia, czyli leczenie za pomocą wysokoenergetycznego promieniowania jonizującego, odgrywa istotną rolę w terapii raka płaskonabłonkowego dziąsła. Najczęściej stosowana jest jako leczenie uzupełniające po zabiegu chirurgicznym, aby zniszczyć ewentualne pozostałe komórki nowotworowe w loży po guzie lub w okolicznych węzłach chłonnych. Radioterapia może być również stosowana jako samodzielna metoda leczenia, zwłaszcza u pacjentów, u których ze względu na stan zdrowia lub zaawansowanie choroby, chirurgia nie jest możliwa lub jest przeciwwskazana. Coraz częściej stosuje się radioterapię skojarzoną z chemioterapią (tzw. radiochemioterapia), która zwiększa skuteczność leczenia.
Rola chemioterapii i terapii celowanych w zaawansowanej chorobie
Chemioterapia, czyli leczenie za pomocą leków cytostatycznych, jest zazwyczaj zarezerwowana dla przypadków zaawansowanego raka płaskonabłonkowego dziąsła, gdzie występują przerzuty do odległych narządów lub gdy inne metody leczenia okazały się nieskuteczne. Leki chemioterapeutyczne działają na szybko dzielące się komórki, w tym komórki nowotworowe, hamując ich wzrost i prowadząc do ich śmierci. W ostatnich latach coraz większą rolę odgrywają terapie celowane molekularnie, które działają na konkretne cząsteczki odpowiedzialne za rozwój i progresję nowotworu, przy mniejszym uszkodzeniu zdrowych tkanek. Terapie te są dobierane indywidualnie na podstawie molekularnych cech guza.
Wieloetapowy plan leczenia – jak zespół specjalistów decyduje o najlepszej strategii?
Leczenie raka płaskonabłonkowego dziąsła wymaga kompleksowego podejścia i współpracy wielu specjalistów. Decyzje dotyczące najlepszej strategii terapeutycznej podejmowane są podczas tak zwanych "konferencji wielodyscyplinarnych" (ang. multidisciplinary team meeting). W spotkaniach tych biorą udział onkolodzy kliniczni, chirurdzy szczękowo-twarzowi, chirurdzy onkolodzy, radioterapeuci, patomorfolodzy, radiolodzy, a także stomatolodzy, dietetycy i psycholodzy. Analizując wszystkie dostępne dane wyniki badań obrazowych, histopatologicznych, stan ogólny pacjenta zespół opracowuje indywidualny, najlepiej dopasowany plan leczenia, uwzględniający zarówno skuteczność terapeutyczną, jak i jakość życia pacjenta.
Rokowania i życie po leczeniu – co warto wiedzieć?
Rokowanie w przypadku raka płaskonabłonkowego dziąsła jest ściśle związane z zaawansowaniem choroby w momencie jej wykrycia. Jednak nawet po zakończonym leczeniu, wiele aspektów życia pacjenta może ulec zmianie, wymagając rehabilitacji i długoterminowej obserwacji.
Od czego zależy rokowanie? Kluczowa rola stadium zaawansowania
Najważniejszym czynnikiem determinującym rokowanie jest stadium zaawansowania nowotworu w momencie rozpoznania. Wczesne stadia choroby, gdzie guz jest mały i nie ma przerzutów do węzłów chłonnych, charakteryzują się bardzo dobrym rokowaniem. W takich przypadkach 5-letnie przeżywalność może sięgać nawet 70% lub więcej. Niestety, w przypadku zaawansowanych nowotworów, z obecnością przerzutów do węzłów chłonnych lub przerzutów odległych, rokowanie jest znacznie gorsze, a 5-letnie przeżywalność może spadać do około 30-40%. Inne czynniki wpływające na rokowanie to m.in. wiek pacjenta, jego ogólny stan zdrowia, obecność chorób współistniejących oraz odpowiedź na zastosowane leczenie.
Powrót do zdrowia – rehabilitacja mowy, połykania i funkcji żucia
Leczenie raka płaskonabłonkowego dziąsła, zwłaszcza rozległe zabiegi chirurgiczne, może prowadzić do istotnych zaburzeń w funkcjonowaniu jamy ustnej. Pacjenci mogą doświadczać trudności z mową (dyzartria), połykaniem (dysfagia) lub żuciem. Powrót do pełnej sprawności wymaga często długotrwałej i kompleksowej rehabilitacji. Kluczową rolę odgrywają tu logopedzi, którzy pomagają w odzyskaniu prawidłowej artykulacji i funkcji połykania, a także fizjoterapeuci i dietetycy. Specjalistyczne ćwiczenia, odpowiednio dobrana dieta i wsparcie psychologiczne są niezbędne, aby pacjent mógł jak najszybciej wrócić do normalnego życia i cieszyć się dobrą jakością życia.
Jak wyglądają wizyty kontrolne po zakończonym leczeniu?
Po zakończeniu leczenia onkologicznego, pacjenci objęci są ścisłym nadzorem lekarskim w ramach wizyt kontrolnych. Ich celem jest monitorowanie stanu zdrowia, wczesne wykrywanie ewentualnych nawrotów choroby lub pojawienia się nowych zmian nowotworowych. Wizyty kontrolne odbywają się zazwyczaj regularnie, początkowo co kilka miesięcy, a następnie w coraz dłuższych odstępach czasu. W ich trakcie lekarz przeprowadza badanie kliniczne jamy ustnej, szyi, a w razie potrzeby zleca badania obrazowe lub inne badania dodatkowe. Ważne jest, aby pacjent aktywnie uczestniczył w procesie kontroli i informował lekarza o wszelkich niepokojących objawach, nawet jeśli wydają się błahe.
Profilaktyka – jak aktywnie zmniejszać ryzyko zachorowania?
Choć nie wszystkie przypadki raka płaskonabłonkowego dziąsła można w pełni zapobiec, istnieje szereg działań profilaktycznych, które znacząco zmniejszają ryzyko zachorowania. Wdrożenie ich w życie jest inwestycją w długoterminowe zdrowie.
Regularne samobadanie jamy ustnej – prosty nawyk, który ratuje życie
Regularne, dokładne samobadanie jamy ustnej powinno stać się nawykiem dla każdego. Wystarczy poświęcić kilka minut raz w tygodniu, aby dokładnie obejrzeć swoje dziąsła, język, policzki, podniebienie i dno jamy ustnej. Należy zwrócić uwagę na wszelkie zmiany plamy, owrzodzenia, zgrubienia, nierówności, które utrzymują się dłużej niż dwa tygodnie. Warto używać lusterka i dobrego oświetlenia. Wczesne zauważenie niepokojących symptomów i szybka konsultacja z lekarzem mogą zadecydować o sukcesie leczenia.
Rola regularnych wizyt stomatologicznych w profilaktyce onkologicznej
Regularne wizyty u stomatologa, zazwyczaj dwa razy do roku, to nie tylko dbanie o higienę i zdrowie zębów. To również kluczowy element profilaktyki onkologicznej. Stomatolog podczas badania kontrolnego jest w stanie wykryć zmiany przedrakowe lub wczesne stadia raka, które mogą być niewidoczne dla pacjenta. Profesjonalne czyszczenie zębów usuwa kamień i osady, które mogą podrażniać dziąsła, a także pozwala na dokładne zbadanie całej jamy ustnej. Nie należy bagatelizować tych wizyt są one niezwykle ważne dla wczesnego wykrywania potencjalnie groźnych schorzeń.
Przeczytaj również: Jak ładować szczoteczkę soniczna do twarzy - uniknij problemów z ładowaniem
Modyfikacja stylu życia – co możesz zmienić już dziś?
Najskuteczniejszą metodą profilaktyki raka płaskonabłonkowego dziąsła jest eliminacja lub ograniczenie głównych czynników ryzyka. Oznacza to przede wszystkim rzucenie palenia tytoniu to jedna z najważniejszych decyzji, jaką można podjąć dla swojego zdrowia. Należy również ograniczyć spożycie alkoholu, najlepiej do okazjonalnego i umiarkowanego. Bardzo ważna jest dbałość o higienę jamy ustnej regularne i dokładne szczotkowanie zębów, nitkowanie oraz stosowanie płynów do płukania jamy ustnej. Zdrowa, zbilansowana dieta bogata w warzywa i owoce również ma znaczenie. Warto również rozważyć szczepienie przeciwko wirusowi HPV, które chroni przed zakażeniem onkogennymi typami wirusa, przyczyniającymi się do rozwoju nowotworów głowy i szyi.